TRASPLANTE DE PROGENITORES HEMATOPOYÉTICOS (TPH)

Información
Vacunas recomendadas
Calendario de vacunación en pacientes sometidos a TPH
Vacunación en convivientes de pacientes con TPH (incluido sanitarios)
Información
Las diferentes guías y protocolos recomiendan las mismas vacunaciones independientemente del tipo de trasplante (autólogo o alogénico), fuente de los progenitores hematopoyéticos (sangre periférica, médula o cordón umbilical) y régimen de acondicionamiento recibido.
El momento de inicio de la vacunación puede individualizarse en función de la evolución clínica de la persona y la valoración realizada por el personal sanitario especialista. Las personas trasplantadas requieren repetición completa de la vacunación porque la ablación de las células hematopoyéticas en la médula ósea elimina la memoria inmune. Deben recibir pautas de primovacunación por lo que, salvo en el caso del sarampión y la varicela, no se requiere estudio serológico prevacunación. La respuesta inmune a las vacunas inactivadas es normalmente pobre durante los primeros 6 meses tras el trasplante.
En general, se observa una desaparición de anticuerpos frente a microorganismos causantes de enfermedades inmnunoprevenibles, más acusada cuando la inmunidad se había adquirido mediante vacunación. Las infecciones causadas por neumococo, H. influenzae tipo b (Hib), gripe, sarampión o varicela presentan un aumento de gravedad en estas personas, lo que motiva que la revacunación se realice tan pronto como sea posible.
La desaparición de anticuerpos puede ser progresiva tras el TPH por lo que la presencia de anticuerpos previos por vacunas inactivadas no debe tenerse en cuenta y se debe revacunar.
Las vacunas inactivadas, de subunidades o producidas por tecnología de recombinación de ADN pueden no ser eficaces en la inmunización post-TPH, sin embargo no se asocian con efectos adversos de relevancia.
Las vacunas con microorganismos vivos atenuados pueden producir efectos adversos indeseables en personas con inmunodeficiencias y estarán contraindicadas de forma general. No existen diferencias importantes respecto a la vacunación de personas con TPH en la infancia y en la edad adulta; las mayores diferencias radican en que la vacuna neumocócica polisacárida no se podrá administrar en menores de 2 años, la vacuna frente al VPH está indicada específicamente en las niñas según su edad y la vacunación frente a la gripe se recomiendan 2 dosis en menores de 6 meses a 8 años que se vacunen por primera vez.
Vacunas recomendadas
TRIPLE VÍRICA
VARICELA
NEUMOCOCO
GRIPE
MENINGOCOCO
HERPES ZÓSTER
POLIO
HEPATITIS B
HEPATITIS A
RABIA
VIRUS DEL PAPILOMA HUMANO (VPH)
HAEMOPHULIS INFLUENZAE TIPO B
DIFTERIA, TÉTANOS Y TOSFERINA
Calendario de vacunación en pacientes sometidos a TPH
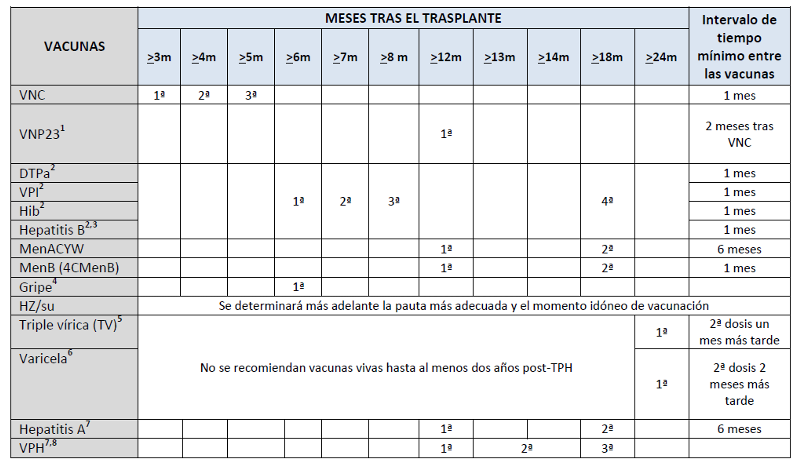
*El momento de inicio de la vacunación puede individualizarse en función de las características de la persona, en casos de comenzar con posterioridad a los tres meses del trasplante, el calendario deberá personalizarse respetando los intervalos mínimos entre las dosis.
1. En pacientes con EICH crónica donde es improbable que respondan a VNP23, es preferible administrar una 4ª dosis de vacuna conjugada (VNC13).
2. Se administrará como vacuna combinada hexavalente, esta prescripción está fuera de la ficha técnica en los mayores de 24 o 36 meses (según marca comercial).
3. Se realizarán marcadores antes de vacunar (AgHBs, anti-HBs y anti-HBc). Se debe realizar estudio de anti-HBs 1-2 meses tras la 4ª dosis. Las personas que no respondan deberán revacunarse con vacuna adyuvada o de alta carga (pauta 0, 1 y 6 meses).
4. En menores de 6 meses a 8 años se recomiendan 2 dosis separadas 4 semanas la primera vez que se vacune.
5 Vacunación solo en pacientes seronegativos y a partir de los 2 años del TPH y >1 año sin inmunosupresión y al menos 8-11 meses desde la última dosis de inmunoglobulina o de la última dosis de plasma (regla 2, 1, 8) (En determinadas ocasiones se puede flexibilizar el periodo sin inmunosupresión, ver texto).
6 Salvo que esté disponible la técnica de fluorescencia indirecta contra antígeno de membrana (FAMA) para la serología de VVZ, no se recomienda hacer serología postvacunal debido a los falsos negativos por las técnicas convencionales. En caso de estar disponible FAMA, se recomendará la determinación serológica al menos 1-2 meses tras la 2ª dosis de vacuna.
7 Las vacunas frente a hepatitis A y VPH se utilizan solo en casos concretos, no en todas las personas sometidas a TPH.
8 Comenzar 12 meses tras el trasplante, en mujeres hasta los 26 años y con pauta de 3 dosis.
Vacunación en convivientes de pacientes con TPH

TRIPLE VÍRICA
En ausencia de repetición de la vacunación, la mayoría de las personas con TPH retornarán a ser susceptibles al sarampión en los cinco primeros años posteriores al trasplante. La vacunación debe hacerse en personas seronegativas, trascurridos al menos 2 años del trasplante, 1 año sin tratamiento inmunosupresor, 8-11 meses sin haber recibido inmunoglobulinas sistémicas y sin EICH.
El periodo del año sin tratamiento inmunosupresor se puede rebajar hasta los 3 meses en caso de brote comunitario. Debe tenerse en cuenta el periodo trascurrido desde la última administración de inmunoglobulinas, entre 8 y 11 meses según la dosis (al menos 8 meses para una dosis de Inmunoglobulinas de 400 mg/kg y 11 meses para dosis de 2 g/kg).
Se administrarán 2 dosis separadas 4 semanas. La eficacia de las dos dosis de TV es del 97 % para sarampión, 88 % para parotiditis y 90% para rubéola.
VARICELA
Los datos sobre seguridad de las vacunas frente a la varicela en estas personas son escasos. La vacunación se puede llevar a cabo valorando el balance riesgo/beneficio 2 años o más después del trasplante, en personas seronegativas, en ausencia de tratamiento inmunosupresor durante 1 año y 8-11 meses sin haber recibido inmunoglobulinas sistémicas y sin EICH. La pauta será de 2 dosis separadas 8 semanas.
Es de extremada importancia comprobar el estado inmune de los contactos de estas personas, así como del personal sanitario que las atienden. En personas que reciben tratamiento antiviral (aciclovir, famciclovir, valaciclovir) debe suspenderse el mismo al menos 1 día antes de la vacunación y hasta 2 semanas después.
NEUMOCOCO
Las personas con TPH tienen un mayor riesgo de enfermedad neumocócica que puede ser letal. Se ha descrito una incidencia acumulada durante el primer año de entre el 1 y 10%. El riesgo es mayor en trasplante alogénico (590/100.000) respecto al autólogo (199/100.000) aunque significativamente mayor que en controles apareados sin trasplante (11,5/100.000). La vacuna VNP23 no es inmunógena durante el primer año del trasplante, sin embargo, una dosis de esta vacuna administrada después de la vacuna conjugada puede aumentar el título de anticuerpos alcanzados previamente. Se ha observado una respuesta a la vacuna conjugada similar a los 3 y 9 meses por lo que se prefiere la vacunación temprana con la vacuna conjugada. Se recomienda un intervalo de separación entre la vacuna conjugada y la polisacárida superior a 4 semanas.
Se recomienda comenzar la vacunación a los tres meses del trasplante con tres dosis de VNC13 (3, 4 y 5 meses) y un recuerdo con VNP23 a los 12 meses del trasplante. En caso de presentar EICH activa se recomienda sustituir VNP23 (porque es improbable que respondan a la vacuna) por una cuarta dosis de VNC13.
GRIPE
La gripe puede asociarse con una mortalidad del 15 % en personas no tratadas con fármacos antivirales, pudiendo persistir este riesgo a lo largo de la vida. La vacunación se realizará a partir del sexto mes postrasplante, pudiendo adelantarse al tercer o cuarto mes en caso de epidemia de gripe. En caso de administrar una dosis antes del sexto mes postrasplante, se recomienda administrar una segunda dosis a las 4 semanas. La vacunación debe realizarse anualmente y de por vida. La vacuna atenuada está contraindicada y debe evitarse en su entorno. En menores de 6 meses a 8 años que se vacunen por primera vez frente a la gripe se recomiendan 2 dosis separadas 1 mes.
MENINGOCOCO
Aunque no hay datos epidemiológicos de aumento de enfermedad meningocócica invasora (EMI) en estas personas, el riesgo de EMI puede estar aumentado debido a la asplenia funcional que presentan. Los datos sobre la inmunogenicidad de las vacunas meningocócicas en estas personas son escasos, pero debido al riesgo aumentado se aconseja su uso. Se recomienda el uso de la vacuna conjugada tetravalente (2 dosis) y la vacuna frente a meningococo de serogrupo B (2 dosis).
DIFTERIA, TÉTANOS Y TOSFERINA
La pérdida de la inmunidad justifica la repetición de la vacunación de estas personas. Se recomienda el uso de vacuna pediátrica en todas las edades, debido a la mayor carga antigénica y la seguridad aceptable de estas vacunas en las personas con inmunodeficiencias.
POLIO
Se observa una pérdida de la inmunidad tras el trasplante requiriendo repetición de la vacunación con pauta similar a la de la vacuna tétanos-difteria. Se debe usar vacuna inactivada, evitándose el uso de la vacuna oral (no comercializada en España) incluso entre los convivientes de la persona enferma.
HAEMOPHULIS INFLUENZAE TIPO B
Las infecciones pulmonares por Hib son más frecuentes entre los 3 y 12 meses postrasplante. La respuesta a la vacuna es mejor a partir de los 6 meses del trasplante.
HEPATITIS B
El riesgo de cronificación de la hepatitis B en personas con TPH está aumentado. Se recomienda la realización de serología a las 6-8 semanas de la última dosis con administración de una pauta adicional en caso de no observarse seroconversión. La pauta recomendada frente a difteria, tétanos, tosferina, poliomielitis, Hib y hepatitis B es común, recomendándose la vacunación/repetición de la vacunación con vacuna combinada hexavalente con 4 dosis a los 6, 7, 8 y 18 meses del trasplante. La utilización de esta vacuna en mayores de 36 meses no está recogida en las fichas técnicas. Se realizarán marcadores serológicos de hepatitis B antes de vacunar (anti-HBs, anti-HBc, AgHBs) y 1-4 meses tras la cuarta dosis (anti-HBs). En caso de no respondedores, se utilizará la vacuna adyuvada para volver a vacunar con 3 dosis (pauta 0, 1 y 6 meses).
HEPATITIS A
La vacunación se recomienda en personas con hepatopatía o pertenecientes a grupos de riesgo. La pauta de vacunación será con dos dosis a los 12 y 18 meses del trasplante.
VIRUS DEL PAPILOMA HUMANO (VPH)
Las lesiones debidas al VPH son frecuentes en las pacientes con TPH, observándose hasta en un tercio de ellas. El tratamiento inmunosupresor que se administra en los pacientes que presentan EICH constituye un riesgo adicional de desarrollar lesiones preneoplásicas intraepiteliales. Se recomienda la vacunación comenzando a los 12 meses del trasplante y con pauta de 3 dosis.
HERPES ZÓSTER
El riesgo anual de HZ en inmunocompetentes es de 1,2-3,4/1000 personas, mientras que en las personas que reciben un trasplante alogénico, el 20-59 % padecerá esta enfermedad durante los cinco primeros años, con una incidencia de neuralgia posherpética y de neuropatía periférica de hasta el 68 %. Se recomienda la utilización de la vacuna HZ/su.
RABIA
Utilización como profilaxis post-exposición. En personas con inmunodeficiencias que presenten una posible exposición al virus de la rabia se recomienda: tener un cuidado especial en el lavado de la herida y administrar una pauta completa de vacunación con 5 dosis (0, 3, 7, 14 y 21-28 días) así como de inmunoglobulina antirrábica en todos los casos, incluso aunque se haya vacunado previamente 6. Siempre que sea posible, se realizará serología (anticuerpos neutralizantes) a las 2-4 semanas tras la finalización de la serie para valorar la necesidad de administrar una dosis adicional de vacuna.

