TRASPLANTE DE ÓRGANO SÓLIDO (TOS)

La detección de anticuerpos antes de la vacunación determinará la necesidad o no de vacunación de la persona candidata a trasplante o trasplantada respecto a la patología frente a la que se recomienda su determinación. Los anticuerpos postvacunales indican la respuesta a la vacunación y pueden motivar la revacunación en algunos casos (hepatitis B), mientras que en otros (sarampión, varicela) únicamente indican la susceptibilidad de la persona frente a estas patologías de cara al manejo frente a una posible exposición a las mismas.
Las recomendaciones se estructuran en la población infantil y adolescente, y en la edad adulta (mayor de 18 años) y convivientes (incluye sanitarios).
Vacunas vivas atenuadas
Están contraindicadas en el postrasplante. En el periodo pretrasplante habrá que valorar previamente la susceptibilidad y evaluar la vacunación en función de la situación clínica de la persona. El sarampión es especialmente grave en las personas con inmunodeficiencias, con un mayor riesgo de encefalitis; por ello la vacunación con triple vírica está indicada en el pretrasplante en susceptibles y en ausencia de contraindicaciones específicas. De la misma forma, la varicela puede originar un cuadro grave en la persona trasplantada, por lo que se recomienda la vacunación en la persona no inmune en el periodo previo al trasplante. Las vacunas atenuadas deben administrarse con un periodo mínimo de 4 semanas previamente al trasplante.
Vacunas inactivadas
-
- Gripe
- Neumococo
- Virus del papiloma humano (VPH)
- Hepatitis B
- Hepatitis A
- Herpes zóster (HZ)
El resto de las vacunas debe aplicarse en función del calendario de vacunación vigente, teniendo en cuenta que las vacunas atenuadas estarán contraindicadas con posterioridad al trasplante.
Vacunas recomendadas
Vacunación en TOS pediátricos
Vacunación en TOS adultos
Vacunación en convivientes de personas con TOS (incluido personal sanitario)
Vacunas recomendadas
GRIPE
NEUMOCOCO
VPH
HEPATITIS B
HEPATITIS A
HERPES ZÓSTER
Vacunación en TOS pediátricos
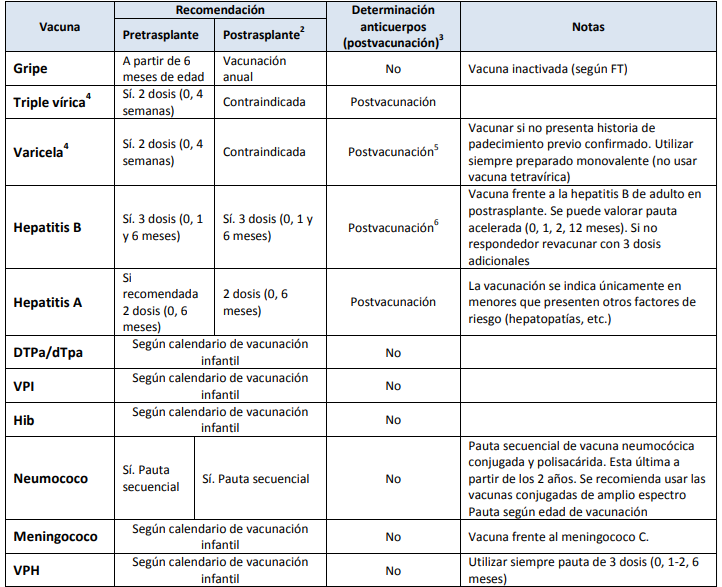
1 No será necesaria la vacunación si el menor recibió en su momento las vacunas del calendario infantil vigente. Se actualizará el calendario en función de la edad. 2 Se prefiere la vacunación pretrasplante. Se vacunará después del trasplante cuando no se haya podido hacer con anterioridad o cuando se requiera repetir la vacunación. Se recomienda respetar un intervalo de 6 meses tras el trasplante para reiniciar la vacunación. En vacunación antigripal, este intervalo puede ser de 1 mes si coincide con la temporada de gripe. 3 La determinación de anticuerpos se realizará 1-3 meses después de completar la vacunación. 4 Se puede adelantar la administración a los 9 meses de edad. Si no se ha trasplantado a los 12 meses se le administrará una segunda dosis a esa edad. 5 Se requieren técnicas de alta sensibilidad como la fluorescencia indirecta contra antígeno de membrana (FAMA). 6 Si se ha vacunado pretrasplante, se recomienda hacer una serología de control a los 12 meses del trasplante para valorar la necesidad de administración de una dosis de recuerdo.
Vacunación en TOS adultos
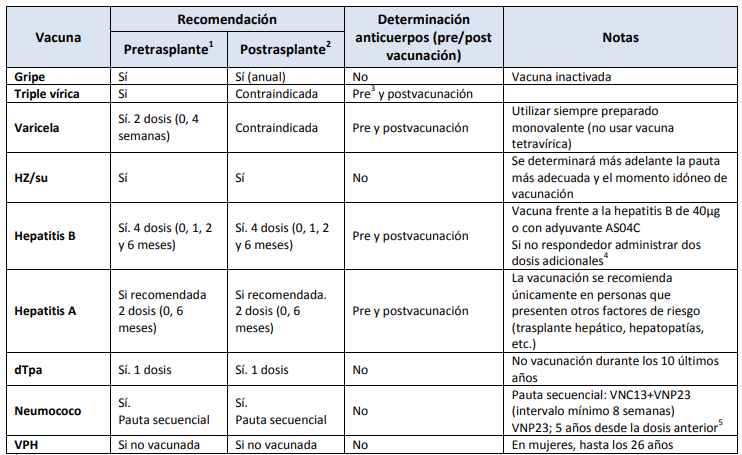
1 Es necesario valorar el estado de vacunación previo documentado. 2 Se prefiere la vacunación pretrasplante. Se vacunará después del trasplante en aquellos casos que no se haya podido hacer con anterioridad o en casos que se requiera repetir la vacunación. Se recomienda respetar un intervalo de 6 meses tras el trasplante para reiniciar la vacunación. En relación a la vacunación antigripal, este intervalo puede ser de 1 mes si coincide con la temporada de gripe. 3 Si es previsible la realización de un trasplante de forma rápida se puede valorar la vacunación con la primera dosis de estas vacunas el mismo día que se haga la extracción para la determinación de anticuerpos. La administración de la segunda dosis dependerá del resultado de la serología previa. 4 No respondedor valorar inmunoprofilaxis ante posibles exposiciones. 5 En menores de 65 años, una dosis adicional al cumplir 65 años (intervalo mínimo de 5 años respecto a la anterior dosis de VNP23). Si se considera necesario se pueden administrar dosis de recuerdo con un intervalo ≥5 años entre dosis1.
Vacunación en convivientes de personas con TOS (incluido personal sanitario)
GRIPE
Las personas con TOS presentan un mayor riesgo de enfermedad grave o muerte causada por gripe por lo que se recomienda la vacunación anual frente a la gripe con vacuna inactivada a partir de los 6 meses de vida. La vacuna atenuada frente a la gripe está contraindicada en la persona trasplantada y en sus convivientes. Algunas guías recomiendan la vacunación con dos dosis separadas 4 semanas la primera temporada de gripe que se vacune a la persona trasplantada. Si se lleva a cabo el trasplante en temporada gripal se recomienda la administración de vacuna inactivada 1 mes tras la intervención y si es fuera de temporada, se recomienda transcurridos 3-6 meses.
Idealmente se administrarán todas las vacunas necesarias antes de la realización del trasplante. En el caso de personas con enfermedad renal, si se puede prever, se vacunará antes de entrar en diálisis y en el resto de TOS se iniciará la vacunación cuando se prevea que la evolución clínica puede llevar al trasplante o, en su defecto, al incorporarse a la lista de trasplante.
Es importante destacar que las vacunas vivas atenuadas (triple vírica, varicela, HZ, etc.) solo podrán administrarse previamente al trasplante. Estas vacunas están contraindicadas con posterioridad al mismo, en las 4 semanas previas y en situaciones en las que la patología de base requiera de tratamiento inmunosupresor. Las gammaglobulinas y productos hemáticos pueden interferir con las vacunas vivas atenuadas, por lo que antes de su administración se debe respetar un intervalo variable en función de la dosis y el producto administrado. El resto de vacunas no atenuadas (hepatitis B, gripe, etc.) se podrán administrar tanto antes como posteriormente al trasplante. Ya que la respuesta inmune será superior, previamente al mismo se deben realizar todos los esfuerzos necesarios para completar la vacunación antes del trasplante. Se debe evitar la administración de vacunas en los periodos de máxima inmunosupresión (periodo inmediatamente posterior al trasplante y los de posible rechazo del órgano trasplantado).
Una aproximación prudente es retrasar la vacunación hasta que hayan transcurrido 6 meses desde el trasplante salvo que exista riesgo de trasmisión de la enfermedad, en cuyo caso es necesaria la valoración individual del balance riesgo/beneficio.
Una de las preocupaciones principales de la vacunación en las personas trasplantadas es la seguridad, así como si la vacunación puede motivar un posible rechazo del órgano trasplantado. A este respecto destacar que todas las revisiones realizadas hasta el momento coinciden en la seguridad de las vacunas en personas trasplantadas, teniendo siempre en cuenta las contraindicaciones ya expuestas de las vacunas atenuadas.
Ningún estudio ha podido demostrar la relación entre la vacunación y el rechazo, cuestión que sí se ha podido probar con la infección de gripe.
Conviene recordar la importancia de revisar el estado inmune de los convivientes con una persona trasplantada y vacunar si está indicado. El personal sanitario que atiende a estas personas debe seguir las mismas pautas de vacunación.
En situaciones de posible exposición al virus de la rabia se realizará profilaxis postexposición como se describe en el apartado de IDP.
NEUMOCOCO
Las infecciones neumocócicas son más frecuentes en personas trasplantadas que en la población general, mostrando una mayor incidencia de estas infecciones en personas con trasplante de corazón (36/1000 pacientes-año) y de riñón (28/1000 pacientes-año) que en la población general (0,24/1000 pacientes-año), considerándose en general que las personas trasplantadas presentan 13 veces más riesgo de enfermedad neumocócica que la población general.
Se recomienda la vacunación secuencial con ambas vacunas, conjugada y polisacárida (VNC+VNP23), respetando los intervalos mínimos entre dosis y tipo de vacuna.
La pauta de vacunación depende de la edad de la persona y de si se ha vacunado previamente. Pauta 3+1, si comienzan antes de los 6 meses de vida, seguida de VNP23, a partir de los 2 años de edad; entre los 2 y 6 años de edad, se administrarán 2 dosis de VNC (13v o 15v) y una dosis de VNP23 a los 12 meses (intervalo mínimo de 8 semanas) de haber recibido la última dosis de VNC; a partir de los 6 años, se administrará pauta secuencial VNC (13v o 15v) +VNP23, con un intervalo recomendado de 12 meses (mínimo de 8 semanas). En todas las situaciones, se administrará una dosis de VNP23 que se repetirá 5 años después.
En caso de que hubieran recibido previamente VNP23, se administrará una dosis de VNC (13v o 15v) al menos 12 meses más tarde desde la última dosis.
VIRUS DEL PAPILOMA HUMANO (VPH)
El riesgo de cánceres relacionados con el VPH se ve incrementado en mujeres trasplantadas. Un estudio realizado en Países Bajos estimó un aumento de riesgo de 5 veces para el cáncer de cérvix, 41 para el de vulva y 122 para el de ano. En Corea del Sur, la estimación del riesgo fue de 3,5 veces superior que en la población general. Resultados similares se observaron para los cánceres relacionados con el VPH en Estados Unidos. Se recomienda la vacunación frente a VPH en mujeres hasta los 26 años, con pauta 0, 1-2 y 6 meses.
HEPATITIS B
El riesgo de infección crónica, cirrosis hepática y hepatocarcionoma aumenta en las personas trasplantadas. En algunas situaciones hay riesgo de transmisión del VHB a través de la donación de un órgano infectado. La respuesta a la vacuna de la hepatitis B es menor en personas trasplantadas por lo que la vacunación debe hacerse lo antes posible, aunque en caso de no haberse podido hacer en el pretrasplante se realizará trascurridos 6 meses tras el mismo. Se realizará serología previa y, posteriormente, a la vacunación.
HEPATITIS A
La vacunación se recomienda en las personas subsidiarias de trasplante hepático y en hepatópatas o pertenecientes a grupos de riesgo. La seroconversión en personas con cirrosis compensada se ha estimado en un 98 % frente al 66 % de respondedores entre aquellas con cirrosis descompensada, por lo que la vacunación debe realizarse en estos casos lo antes posible. Se realizará serología postvacunal valorándose la administración de dosis de recuerdo en las personas que no responden.
HERPRES ZÓSTER (HZ)
El riesgo de herpes zóster (HZ) se ve incrementado en las personas con trasplantes, con una incidencia estimada de 27-55 casos/1000 personas-año. Se recomienda la utilización de la vacuna HZ/su en personas con TOS.


