Cáncer/hemopatías malignas

Explicación
Recomendaciones de vacunación en población infantil con cáncer/hemopatías malignas
Recomendaciones de vacunación en personas adultas con cáncer/hemopatías malignas
Tabla de Vacunación en menores con cáncer/hemopatías malignas
Tabla de Vacunación en población adulta con cáncer/hemopatías malignas
Explicación
Las personas con cáncer pueden presentar inmunosupresión como resultado de su enfermedad subyacente y/o por el uso prolongado o intensivo de quimioterapia administrada con/sin radioterapia. Esta situación puede durar incluso hasta unos meses tras la suspensión del régimen terapéutico. Adicionalmente, pueden perder total o parcialmente la protección conferida por las vacunas administradas antes del inicio del proceso mórbido y responderán de manera deficiente a las vacunas administradas durante la terapia o incluso hasta un tiempo tras su cese. Esta inmunosupresión puede revertirse no antes de los seis meses para los linfocitos B y de nueve a doce meses para las células T, tras la finalización del tratamiento. Una vez concluido, en general, los títulos de anticuerpos frente a las vacunas recibidas antes del trasplante se recuperan en cierta medida y, por otra parte, la respuesta inmune a las vacunas recibidas es bastante buena al preservarse las células T de memoria. Este daño al sistema inmune varía en función de la edad de la persona, del tipo de cáncer y de la intensidad de la terapia recibida.
Un dato importante es que los menores se encuentran en mayor riesgo de perder los anticuerpos específicos vacunales.
También conviene tener presente que, debido a su mayor incidencia, la gran mayoría de los estudios de vacunación en cáncer/hemopatías malignas se han llevado a cabo en poblaciones pediátricas con leucemia.
Por tanto, las preguntas clave de la vacunación en este tipo de personas son: ¿vacunamos?, ¿cuándo?, y ¿cómo?
Respecto al primer punto, hay unanimidad en los estudios publicados en cuanto a procurar actualizar el calendario de vacunación en la infancia o en la edad adulta, según el caso, antes del inicio de la quimioterapia, al menos de dos (vacunas inactivadas) a cuatro semanas (vacunas atenuadas). Respecto al cuándo, se acepta, en general, que se pueden recibir vacunas inactivadas de tres a seis meses (aconsejable seis meses), después de haber completado la quimioterapia, o de seis a doce meses en el caso de haber recibido anticuerpos anti-células B. Para recibir vacunas atenuadas se aconseja esperar al menos seis meses, aconsejable doce meses, tras finalizada la terapia. En relación al cómo, la pregunta es si se hacen marcadores previos o directamente se administra una dosis de recuerdo de las vacunas que previamente ha recibido o primovacunación si no se había vacunado anteriormente.
En quienes dispongan de pautas vacunales correctas antes del proceso mórbido y teniendo en cuenta que:
a) La memoria inmune postquimioterapia permanece intacta, lo que implica excelentes respuestas inmunes postvacunales.
b) La relativa ausencia de efectos adversos notables tras las revacunaciones.
c) La dificultad de medir los títulos para algunas enfermedades inmunoprevenibles.
d) La ausencia de parámetros séricos subrogados de protección para otras.
e) El mero hecho de una punción venosa hace más eficiente, en general, y desde un punto de vista logístico, la política de repetición de la vacunación universal en menores, con vacunas atenuadas e inactivadas, respecto al inicio de novo de un esquema de vacunación. En el caso de llevar pautas incompletas, es evidente la necesidad de completar el esquema correcto. En las personas adultas vacunadas correctamente antes del tratamiento, se realizará serología para sarampión y varicela una vez concluido para valorar vacunación. En caso de que no aporte documentación vacunal sería válida la serología previa para sarampión y varicela antes de comenzar el tratamiento inmunosupresor, para vacunar si es necesario.
Respecto a la vacunación pre y postratamiento, y tanto en la infancia como en la edad adulta, se tendrá siempre en cuenta si la situación clínica permite la administración de vacunas.
Otro aspecto importante, y frecuentemente olvidado, es la vacunación del entorno familiar más cercano al objeto de crear alrededor de la persona enferma un «cinturón de inmunes».
Recomendaciones de vacunación en población infantil
1. Menores que no hayan recibido la pauta completa de primovacunación.
Triple vírica
Varicela
Neumococo
Gripe inactivada
Meningococo C
DTPa/VPI/Hib/HB
2. Menores que hayan recibido una pauta completa de vacunación.
H. influenzae tipo b
Triple vírica, VPI y hepatitis B
Meningococo C
Varicela
Neumococo
Gripe inactivada
dTpa o DTPa
Recomendaciones de vacunación en personas adultas
dTpa
Triple vírica
VARICELA
NEUMOCOCO
Gripe inactivada
Hepatitis B
Tabla de Vacunación en menores con cáncer/hemopatías malignas
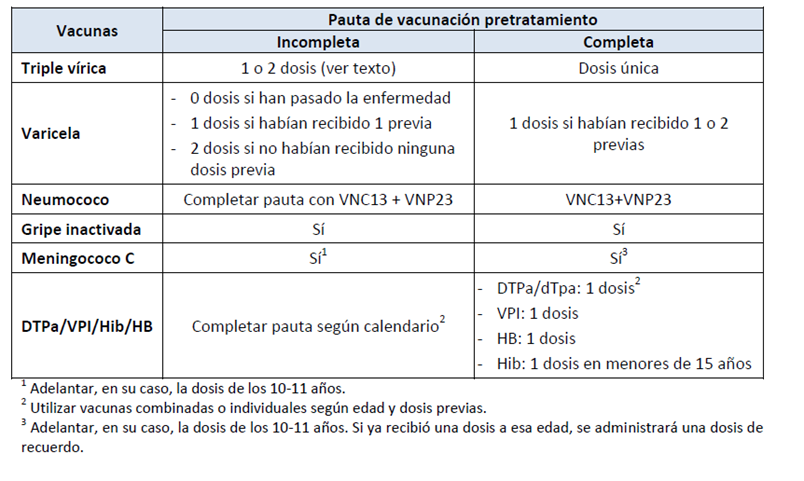
Tabla de Vacunación en menores con cáncer/hemopatías malignas
Triple vírica
A partir de los doce meses de vida. Pauta de dos dosis en el caso de no haber recibido previamente ninguna dosis. Dosis única de refuerzo si habían recibido una o dos dosis con anterioridad.
Varicela
A partir de los doce meses de vida y siempre que no la hubieran padecido antes de la enfermedad de base. Pauta de dos dosis en el caso de no haber recibido previamente ninguna dosis. Dosis única de refuerzo si habían recibido una o dos dosis con anterioridad.
Neumococo
Independientemente de la edad, se administrará la vacuna conjugada que incluya mayor número de serotipos. Pauta de vacunación según la edad y dosis recibidas previamente, seguida de una dosis de vacuna antineumocócica polisacárida de 23 serotipos al menos ocho semanas después.
Gripe inactivada
Vacunación anual, al menos en las tres primeras temporadas tras la quimioterapia.
Meningococo C
Adelantar, en su caso, la dosis de los 12 años. Al llegar a esa edad, administrar una dosis.
DTPa/VPI/Hib/HB
Completar pauta según calendario.
H. influenzae tipo b
Dosis única en menores de 16 años.
dTpa o DTPa
Dosis única.
Triple vírica, VPI y hepatitis B
Dosis única.
Meningococo C
Dosis única.
Gripe inactivada
Vacunación anual, al menos en las tres primeras temporadas tras la quimioterapia.
Neumococo
Independientemente de la edad, se administrará la vacuna conjugada que incluya mayor número de serotipos. Pauta de vacunación con una dosis de vacuna seguida de una dosis de vacuna polisacárida de 23 serotipos con un intervalo de 12 meses (intervalo mínimo de 8 semanas)
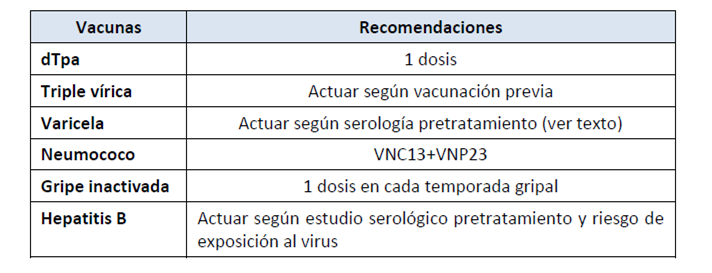
Triple vírica
Se realizará serología de sarampión pretratamiento en caso de no disponer de documentación de haber recibido dos dosis previamente:
-
- En caso de negatividad, administrar una dosis al menos cuatro semanas antes de comenzar el tratamiento (o dos dosis separadas por cuatro semanas si se dispone de tiempo suficiente). A los 12 meses tras finalizar el tratamiento se realizará una nueva serología y, si es negativa, se administrará una o dos dosis en función de las que recibió antes del tratamiento.
- En caso de positividad, y siempre que no refiera historia de padecimiento previo, hacer nueva serología a los 12 meses tras el tratamiento y administrar una dosis de vacuna si es negativa.
dTpa
Dosis única.
Varicela
Se realizará serología de varicela pretratamiento. Seguir el mismo razonamiento para la vacunación frente a varicela que el indicado en el caso de triple vírica.
Neumococo
Una dosis de VNC13, seguida de VNP23 a los 12 meses (intervalo mínimo de 8 semanas).
Gripe inactivada
Vacunación anual, al menos en las tres primeras temporadas tras la quimioterapia.
Hepatitis B
La tasa de reactivación en pacientes con cáncer en tratamiento inmunosupresor puede llegar hasta el 47%. Es por ello que se aconseja el estudio serológico (AgHBs, anti-HBc y anti-HBs) antes de iniciar el tratamiento, independientemente del estado vacunal previo. Si todos los marcadores son negativos, se administrará una dosis de recuerdo o una pauta completa en función de las dosis que hay recibido previamente, siempre y cuando pertenezca a un grupo con riesgo incrementado de exposición al virus.

